0.9KG“掌心宝宝”绝地逢生!临沂市中心医院全力守护新生命
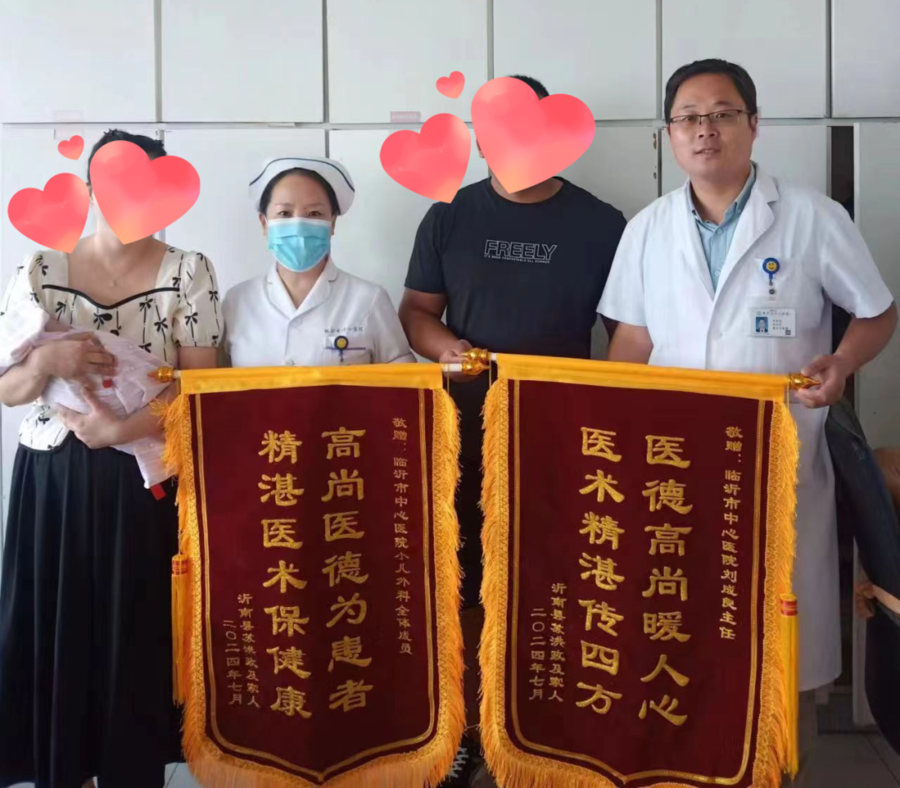
近日,一面承载着满满感激之情的锦旗送到了临沂市中心医院小儿外科副主任刘成良以及小儿外科与NICU(新生儿重症监护室)全体医护人员的手中。看着已经7个多月,正在家长怀里健康嬉笑的宝宝,科室医护人员和孩子家人们一起留下了幸福的合影。

雪上加霜:早到天使相继出现症状
故事要从7个多月前宝宝刚出生说起。2月28日,临沂市中心医院NICU收治了一名29周的早产儿,出生体重仅有0.9kg,各脏器发育极不成熟,免疫力低下,巴掌大的小宝在NICU医护人员的陪伴下顺利闯过了第一大难关“呼吸关”,却卡在了喂养关,反复胃潴留、喂养不耐受给医护人员敲响了警钟,喂养方案一次又一次地调整,腹胀、便血还是发生了,所有的体征及检查结果都指向了新生儿坏死性小肠结肠炎(NEC)。
据了解,新生儿坏死性小肠结肠炎(neonatal necrotizing ente-rocolitis, NEC)是一种急性坏死性肠道疾病,是由围生期早产、感染等多种因素导致的肠黏膜损害,以呕吐、腹胀、便血为主要症状。
腹部X线平片或彩超检查可见肠壁、门静脉积气或肠穿孔,具有起病急、进展快、预后差的特点,病死率高达20%~30%。超过30%~50%的NEC患儿需外科手术治疗。目前NEC发病机制尚未阐明,相关研究显示其与肠黏膜缺氧缺血、感染、肠道菌群异常等因素有关。
惊险闯关:关关难过关关过
NEC可能出现肠穿孔,有发展迅速、病情复杂、死亡率高等特点。宝宝保守治疗3天后出现严重腹膜炎体征,检查结果提示NEC并发穿孔,须紧急手术,但由于该患儿病情极其危重,体重极低,手术及麻醉难度极大、风险极高,经NICU、小儿外科、麻醉科多学科会诊,最终于3月22日由小儿外科副主任刘成良在全麻下成功给予该患儿行小肠部分切除、小肠造瘘术,并切除了40cm长的坏死小肠。
宝宝的一期手术非常顺利,但是第一期手术后的感染关、呼吸关、营养关仍然是横亘在宝宝面前的三座大山。
勇闯感染关和呼吸关。手术切除坏死的肠道后再加上针对腹内感染细菌的精准抗感染治疗,宝宝的感染得到了有效控制,在NICU相加军主任及罗娜护士长医护团队的强大支持下,宝宝脱离了呼吸机,生命体征逐渐平稳,顺利度过了感染关、呼吸关。
奋力渡过营养关。最难过的还是“营养关”,早期因为肠道功能未恢复、喂养不耐受等原因,无法进行全肠内营养,只能通过静脉输液的方式为宝宝提供营养。
等腹腔感染控制后,早产的宝宝又面临着造瘘术后短肠、吸吮吞咽功能不成熟等问题。为了宝宝能获得顺利生长及对抗疾病的营养和能量,医务人员为他进行了深静脉置管(PICC),通过深静脉进行营养支持治疗。
在腹腔感染得到控制的情况下逐渐锻炼宝宝的吸吮及吞咽功能,慢慢增加奶量,经过精心的治疗后,奶量增加到了能脱离静脉营养,体重也逐步增长。
在爱的守护下,宝宝每一天都在一点点地进步和努力成长。当宝宝达到了手术关闭造瘘口的条件时,小儿外科副主任刘成良医生团队经过充分的术前准备,为宝宝进行了造瘘口关闭手术,恢复其肠道的正常解剖结构。
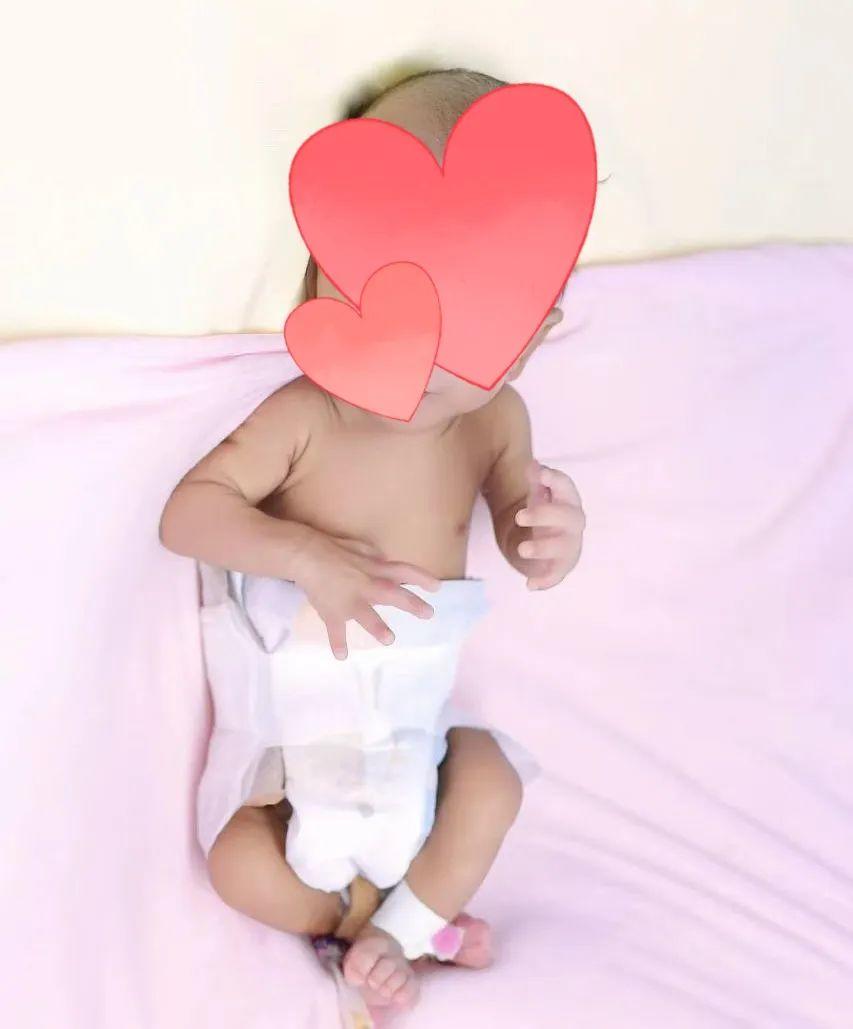
在这100多天里,小儿外科、新生儿重症监护室的医护人员们陪着宝宝一起过五关斩六将,体重从只有0.9kg到2.25kg,从“巴掌大”到“肉乎乎”,从不能自主呼吸到可以大口有力地吃奶……
“该患儿是医院迄今为止,收治手术年龄最小,体重最轻的早产儿,该例手术的成功救治,是医院小儿外科、新生儿重症监护室、麻醉科、手术部通力合作,无缝衔接的结果,也是医院对新生儿综合救治实力的体现。”刘成良副主任介绍。
(大众新闻·齐鲁壹点 通讯员 刘明)